Процент заболеваемости хроническим вирусным гепатитом увеличивается с каждым годом. Это инфекционная патология, поражающая клетки печени гепатоциты. Выделяют такие виды гепатита: A, B, C, D, E, F, G. Наибольшую опасность представляет вирус, который остается незамеченным на протяжении длительного времени. В большинстве случаев носители инфекции узнают о диагнозе случайно, при прохождении очередного планового осмотра. Болезнь не проявляется на протяжении десятилетий, при этом прогрессирует, повышает риск развития осложнений: цирроза, онкологических болезней.
Множество людей испытывают неудобство при обсуждении такой темы, как гепатит. Вопреки всеобщим заблуждениям, заражение происходит не только при употреблении наркотических веществ и незащищенной половой близости. От гепатита не застрахованы люди, которые посещают непроверенные стоматологии или салоны красоты. Распространение информации о таком опасном заболевании повышает уровень информированности и осознанности, позволяет предотвратить нежелательное заражение, а также изменить предвзятое отношение к носителям инфекции.
Пути заражения вирусными гепатитами
Как передается гепатит, зависит от формы заболевания. Пути заражения гепатитом В:
- переливание крови;
- использование нестерильного медицинского инструмента, в том числе в стоматологической практике;
- травматичные процедуры: маникюр, педикюр, татуаж, пирсинг;
- незащищенный половой контакт с носителем вируса;
- использование совместных бытовых предметов, предназначенных для личной гигиены.
Вирус группы В обладает способностью проникать в организм даже через микроповреждения кожи. Инфекция устойчива к условиям внешней среды.
Заразиться гепатитом С в бытовых условиях нельзя. Вирус не передается при контакте с потом, слюной носителя инфекции, а также при использовании общих тарелок, чашек и прочей кухонной утвари. Инфекция передается при непосредственном контакте с зараженной кровью, пути передачи преимущественно те же, что и при гепатите В:
- многократные переливания крови;
- пункции, инъекции нестерильными инструментами;
- стоматологические процедуры;
- травматические процедуры в салонах красоты.
В группу риска попадают работники медицинских учреждений, станций переливаний крови, люди, которые склонны к беспорядочным половым связям без использования барьерных методов контрацепции. Наиболее опасные переносчики вирусной инфекции — люди, которые употребляют инъекционные наркотики.
Симптомы
Гепатит В сопровождается аутоиммунным поражением клеток печени. Это инфекционный процесс, который протекает в нескольких формах: бессимптомное носительство, деструкция печеночной паренхимы. Возбудителем является ДНК-содержащий вирус, который устойчив к воздействию внешней среды. Продолжительность инкубационного периода 1-6 месяцев. Состояние, которое предшествует острому периоду, сопровождается общей слабостью, головокружением, сонливостью, кровоточивостью десен. Симптомы острого течения вируса В:
- непрекращающаяся тошнота;
- неукротимая, беспричинная рвота;
- повышение температуры тела;
- проявления общей интоксикации: ухудшение общего самочувствия, снижение работоспособности, повышение потоотделения, головная боль, головокружение;
- боль в суставах в утреннее и ночное время суток, которая уменьшается после двигательной активности.
Нарушается аппетит, снижается масса тела. Возможны проявления со стороны сердечно-сосудистой системы: снижается артериальное давление, замедляется пульс, возможна тахикардия. В 50% случаев увеличивается селезенка, при тяжелом течении патологического процесса печень выходит за пределы ребер.
Когда проявляется желтуха, общее самочувствие усугубляется: возникают жалобы на астению, диспепсию, зуд кожи. Боль в суставах и крапивница проходят самостоятельно, им на смену приходит изменение цвета кожных покровов, слизистых оболочек, склер глаз: окрашивание в желтый цвет. Кал обесцвечивается, моча темнеет, у женщин нарушается цикл, усиливается менструальное кровотечение. В 10-12% случаев болезнь трансформируется в хроническую форму, вызывая вирусный цирроз печени.
В больше случаев гепатит С отличается медленным течением, без выраженной клинической картины. Остается не диагностированным на протяжении длительного времени. Общая клиническая картина, которая указывает на возможные нарушения::
- слабость;
- нарушения аппетита;
- тяжесть и дискомфорт в правом подреберье;
- диспепсические нарушения;
- температура часто остается в пределах нормы;
- тяжелое течение гепатита сопровождается аутоиммунными нарушениями, апластической анемией, невритами, поражающими периферические нервы.
Клиническая картина зависит от иммунного статуса пациента, концентрации и степени распространения вирусной инфекции. Анализы показывают снижение лейкоцитов и тромбоцитов.
Как обследоваться на наличие гепатита?
При первых симптомах не рекомендовано заниматься самолечением. Необходимо проконсультироваться с опытным гепатологом. Врач осматривает, опрашивает пациента, пальпирует печень, после чего подбирает план исследования:
- в крови определяют специфические антигены вируса, а также иммуноглобулины;
- ПЦР-диагностика определяет ДНК и степень активности вирусной инфекции;
- выявляют поверхностные антитела;
- для оценки функционального состояния печени используют лабораторную диагностику (АЛТ/АСТ, билирубин, общий анализ крови и мочи), а также инструментальные методы: ультразвуковая диагностика, компьютерное, магнитно-резонансное исследование.
Дополнительно уделяют внимание показателям протромбинового индекса, падение которого указывает на серьезные нарушения функционирования организма. В тяжелых случаях показана биопсия.
Можно ли вылечить гепатит?
Терапию гепатита проводят комплексно: используют лекарственные препараты, соблюдают диету, исключают спиртные напитки. Благодаря современным антиретровирусным препаратам с прямым действием лечение любого вида гепатита затруднений более не вызывает. Даже наиболее опасный гепатит С со множественными мутациями и генотипами можно легко вылечить на протяжении 3-6 месяцев. Протокол лечения подбирают индивидуально для каждого пациента, учитывая пол, возраст, переносимость лекарств.
В ходе терапии вируса В используют интерфероны, дезинтоксикационные средства, корректоры минерально-солевого обмена, лактулозу, спазмолитики. Лечение начинают как можно скорее, чтобы не допустить трансформацию вируса в хроническую форму.
Лечение гепатита С проводят после подтверждения диагноза, при компенсированных и декомпенсированных поражениях печени, циррозе, онкологических заболеваниях. Обновленная инструкция Всемирной организации здравоохранения предлагает использовать такие лекарства с прямым противовирусным эффектом:
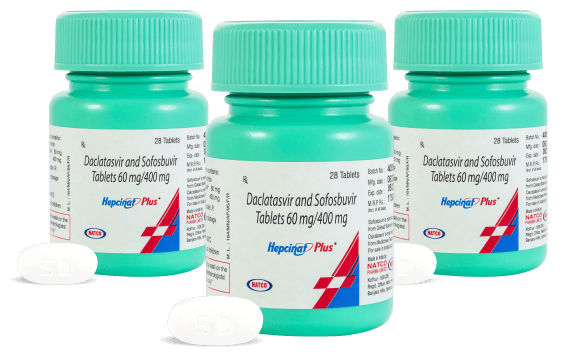
- Софосбувир — основное действующее вещество, которое используют во всех схемах терапии. Ингибирует РНК-полимеразу, препятствует размножению вирусной инфекции.
- Даклатасвир — захват защитной оболочки вируса, защита здоровых гепатоцитов от заражения.
- Софосбувир + даклатасвир — активные компоненты усиливают эффективность друг друга.
- Софосбувир + велпатасвир — проверенное сочетание против всех генотипов вируса С.
Описанные препараты хорошо переносятся пациентами, не требуется дополнительное назначение интерферонов.
Всем пациентам с гепатитом показана диета. Из рациона убирают тугоплавкие жиры, продукты, которые стимулируют синтез желчных кислот. Питание — дробное. В рационе — растительные, молочные продукты, постное мясо, птица, свежие и проваренные овощи, сезонные фрукты, ягоды. Обязательно соблюдают питьевой режим: не менее 1,5-2 литров воды в день. В борьбе с любой вирусной инфекцией принципиально соблюдение режима сна. Отход ко сну не позднее 23:00 в темном, прохладном помещении.
Следующие статьи